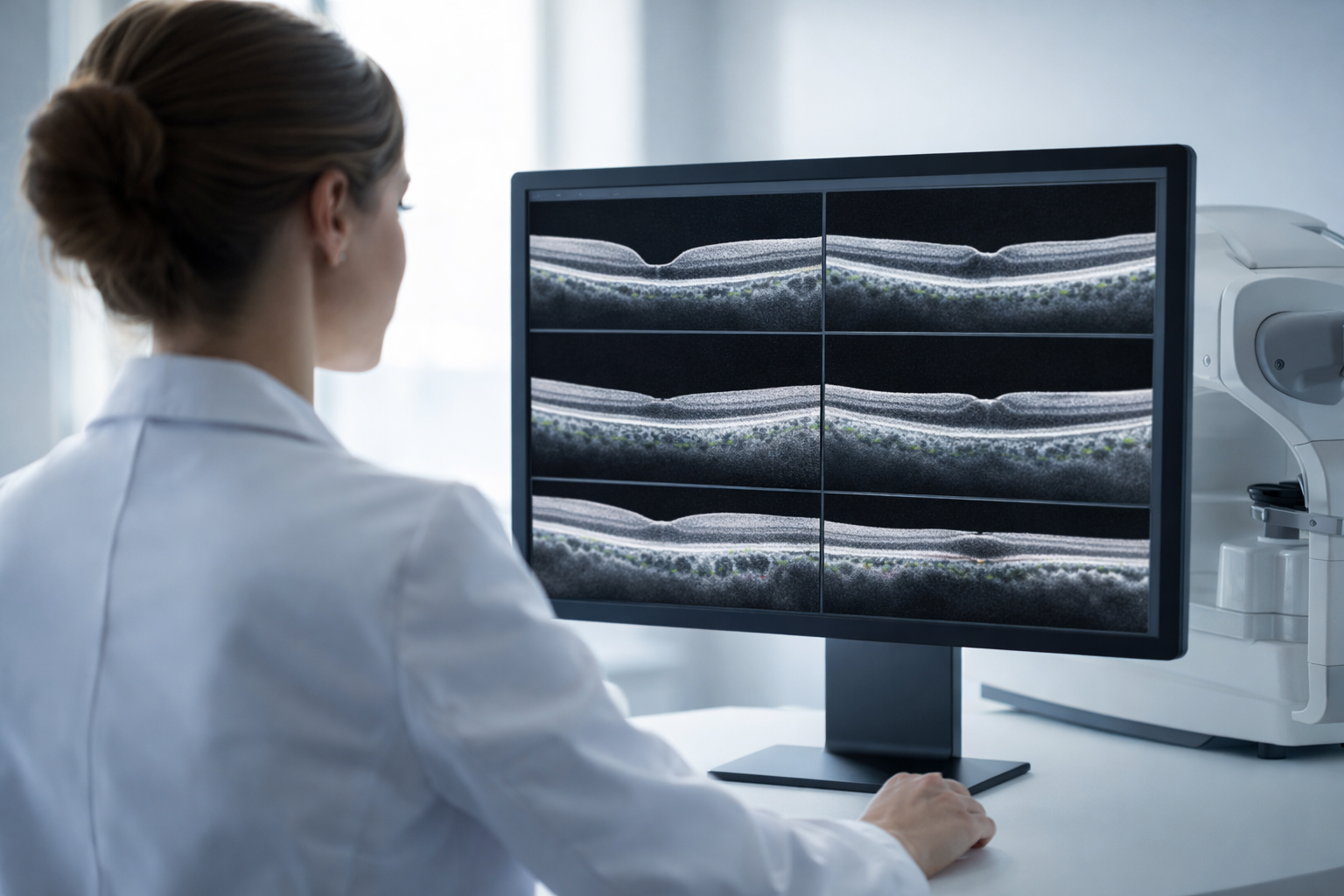
Se você tem diabetes, seus olhos estão em risco, mesmo que sua visão pareça normal. Entenda o que é a retinopatia diabética, por que ela é silenciosa no início e como o acompanhamento regular pode salvar sua visão.
“Doutora, tenho diabetes há 10 anos, mas minha visão está ótima. Preciso mesmo fazer exame de retina todo ano?”
Essa é uma das perguntas que mais ouço no consultório. E minha resposta é sempre a mesma: sim, precisa, especialmente porque sua visão está ótima agora.
A retinopatia diabética é traiçoeira exatamente por isso: ela avança silenciosamente, sem dor e sem sintomas visíveis nas fases iniciais. Quando o paciente começa a perceber alteração na visão, a doença frequentemente já está em estágio avançado e o dano pode ser irreversível.
Neste artigo, vou explicar tudo o que você precisa saber sobre a retinopatia diabética: o que acontece na retina, quais são os sinais de alerta, como é feito o diagnóstico e quais tratamentos estão disponíveis.
O que é a Retinopatia Diabética?
A retinopatia diabética é uma complicação do diabetes que afeta os vasos sanguíneos da retina, a camada de células sensíveis à luz localizada no fundo do olho, responsável por captar as imagens e enviá-las ao cérebro.
O excesso de glicose no sangue, ao longo do tempo, danifica as paredes desses vasos. Eles podem se tornar permeáveis (vazando líquido e gordura), obstruídos (deixando áreas da retina sem oxigênio) ou estimular o crescimento de novos vasos frágeis e anormais — que sangram com facilidade.
Esse processo progressivo é a retinopatia diabética, e é a principal causa de cegueira evitável em adultos em idade ativa no mundo.
Quem está em risco?
Todo paciente com diabetes — seja tipo 1 ou tipo 2 — está em risco de desenvolver retinopatia diabética. Os principais fatores que aumentam esse risco são:
- Tempo de diabetes: quanto maior o tempo de doença, maior o risco. Após 20 anos de diabetes, mais de 90% dos pacientes com tipo 1 e cerca de 60% dos com tipo 2 apresentam algum grau de retinopatia
- Controle glicêmico ruim: níveis elevados de glicose de forma crônica aceleram o dano vascular
- Hipertensão arterial não controlada
- Colesterol e triglicerídeos elevados
- Tabagismo
- Doença renal diabética (nefropatia)
- Gravidez em pacientes com diabetes — pode acelerar a progressão
Estágios da Retinopatia Diabética
A doença evolui em fases, e entender em qual estágio você está é fundamental para definir a conduta correta:
Retinopatia Diabética Não Proliferativa (RDNP)
É o estágio inicial. Os vasos da retina começam a apresentar alterações, mas ainda não há crescimento de vasos anormais. Pode ser classificada em:
- Leve: poucos microaneurismas (pequenas dilatações nos vasos). A maioria dos pacientes não sente nada
- Moderada: mais microaneurismas, hemorragias puntiformes e exsudatos (depósitos de gordura). Ainda sem sintomas na maioria dos casos
- Grave: obstruções vasculares mais extensas, áreas sem irrigação. Risco alto de progressão para a fase proliferativa
Retinopatia Diabética Proliferativa (RDP)
Estágio avançado e mais grave. A retina, sem oxigênio suficiente, envia sinais para o organismo criar novos vasos. Esses neovasos são frágeis, crescem de forma desorganizada e sangram com facilidade, podendo causar:
- Hemorragia vítrea (sangramento dentro do olho)
- Descolamento de retina tracional (a membrana fibrosa que acompanha os vasos puxa a retina)
- Glaucoma neovascular
- Perda grave e irreversível de visão
Edema Macular Diabético (EMD)
Pode ocorrer em qualquer estágio da retinopatia. Acontece quando os vasos vazam líquido para a mácula — a região central da retina responsável pela visão de detalhes. É a principal causa de perda de visão central em diabéticos e pode acontecer mesmo em fases iniciais da retinopatia.
Sintomas: por que a doença é tão perigosa
A retinopatia diabética é silenciosa nas fases iniciais e moderadas. Quando os sintomas aparecem, geralmente indicam que a doença já progrediu significativamente. Por isso, aguardar sintomas para procurar um especialista é um erro que pode custar a visão.
Fique atento a estes sinais — e se notar qualquer um deles, procure um oftalmologista imediatamente:
- Visão embaçada ou turva, especialmente para leitura
- Manchas escuras, pontos ou “moscas volantes” súbitas no campo visual
- Visão distorcida — linhas retas que parecem tortas ou onduladas
- Dificuldade para enxergar à noite
- Perda repentina de visão (emergência — procure atendimento imediato)
- Área escura ou apagada no centro da visão
Importante: ausência de sintomas não significa ausência de doença. O exame de retina detecta alterações muito antes de o paciente perceber qualquer mudança na visão.
Como é feito o diagnóstico
O diagnóstico é feito pelo oftalmologista especializado em retina, por meio de exames específicos. O fundamental é o mapeamento de retina com pupila dilatada, que permite visualizar toda a extensão da retina e identificar as alterações precocemente.
Outros exames que podem ser solicitados:
- OCT (Tomografia de Coerência Óptica): imagem de alta resolução das camadas da retina, essencial para diagnosticar e acompanhar o edema macular diabético
- Retinografia: fotografia do fundo de olho para documentação e comparação ao longo do tempo
- Angiofluoresceinografia: mapa dos vasos da retina, identifica áreas sem irrigação e novos vasos anormais
- OCT-Angiografia: mapeamento vascular sem injeção de contraste
Com qual frequência fazer? A recomendação geral é:
- Diabetes tipo 1: exame de retina a partir de 5 anos do diagnóstico, depois anualmente
- Diabetes tipo 2: exame de retina logo ao diagnóstico (pois a doença pode já estar presente) e anualmente
- Pacientes com retinopatia já diagnosticada: conforme orientação do especialista, podendo ser a cada 3 a 6 meses
- Gestantes com diabetes: avaliação no início da gravidez e a cada trimestre
Tratamento da Retinopatia Diabética
O tratamento depende do estágio da doença e do tipo de alteração presente. O objetivo é sempre estabilizar ou retardar a progressão e preservar a visão — por isso o diagnóstico precoce é tão decisivo.
Controle do diabetes e fatores de risco
A base do tratamento — e a medida mais eficaz de todas — é o bom controle da glicemia, da pressão arterial e do colesterol. Estudos mostram que manter a hemoglobina glicada (HbA1c) abaixo de 7% pode reduzir em até 76% o risco de progressão da retinopatia.
Parar de fumar e manter acompanhamento com endocrinologista e clínico geral é parte essencial do tratamento ocular.
Injeções Intravítreas de Anti-VEGF
São o tratamento de escolha para o edema macular diabético e para casos de retinopatia proliferativa. Os medicamentos anti-VEGF (como ranibizumabe, bevacizumabe e aflibercepte) bloqueiam o fator de crescimento responsável pelos vasos anormais e pelo vazamento de líquido.
O procedimento é realizado em ambiente cirúrgico, com anestesia local em colírio. É rápido, seguro e praticamente indolor. A frequência das aplicações varia conforme a resposta de cada paciente — geralmente mensal no início, com possibilidade de espaçamento progressivo.
Fotocoagulação a Laser
O laser é utilizado para cauterizar áreas da retina sem irrigação e reduzir o estímulo para o crescimento de vasos anormais. Na retinopatia proliferativa, o laser panretiniano (que trata grande área da retina periférica) é uma das principais ferramentas para estabilizar a doença e prevenir hemorragias e descolamento de retina.
Vitrectomia
Cirurgia indicada nos casos mais avançados, quando há hemorragia vítrea que não se reabsorve, descolamento de retina tracional ou membranas fibrosas que comprometem a visão. A vitrectomia remove o vítreo e o sangue, e permite tratar o descolamento de retina diretamente.
Retinopatia Diabética tem cura?
A retinopatia diabética não tem cura no sentido de reverter completamente os danos já causados. Porém, com diagnóstico precoce e tratamento adequado, é completamente possível estabilizar a doença, prevenir a progressão e preservar a visão por muitos anos.
O dano que já ocorreu à retina não some — mas impedir que ele avance faz toda a diferença entre manter uma vida independente e visual plena ou perder progressivamente a capacidade de enxergar.
Perguntas Frequentes
Meu diabetes está controlado. Preciso mesmo fazer exame de retina?
Sim. O controle glicêmico reduz o risco, mas não elimina. Além disso, o diabetes pode ter causado alterações na retina antes de estar bem controlado. O exame anual é indispensável independentemente do controle atual.
Vou ficar cego por causa da retinopatia?
Não necessariamente. Com acompanhamento regular e tratamento nos momentos certos, a grande maioria dos pacientes preserva visão funcional por toda a vida. A cegueira pela retinopatia diabética é evitável quando a doença é detectada e tratada precocemente.
As injeções no olho são dolorosas?
Não. O procedimento é feito com colírio anestésico e é praticamente indolor. A maioria dos pacientes relata apenas uma leve pressão durante a aplicação, sem dor.
O laser vai piorar minha visão?
O laser panretiniano pode causar alguma redução da visão periférica e da adaptação ao escuro, mas o objetivo é proteger a visão central — que é a mais importante para as atividades do dia a dia. Os benefícios superam amplamente os efeitos colaterais quando o tratamento é indicado corretamente.
Posso parar o tratamento se minha visão melhorar?
Não. A melhora da visão é sinal de que o tratamento está funcionando — e não que a doença desapareceu. Interromper o acompanhamento pode permitir que a retinopatia avance novamente. O seguimento deve ser mantido conforme orientação do especialista.
O papel do trabalho em equipe no cuidado do diabético
A retinopatia diabética é uma complicação sistêmica — afeta os olhos, mas tem origem no controle do diabetes como um todo. O cuidado ideal envolve uma equipe: oftalmologista especializado em retina, endocrinologista, clínico geral e, quando necessário, nefrologista e cardiologista.
Se o seu médico clínico ou endocrinologista ainda não solicitou avaliação oftalmológica, peça. E se você cuida de alguém com diabetes, incentive esse acompanhamento. Pode ser a diferença que preserva a visão de quem você ama.
Conclusão
A retinopatia diabética é silenciosa, progressiva e potencialmente devastadora — mas é evitável e tratável quando detectada a tempo. O exame de retina anual é o instrumento mais eficaz que existe para proteger a visão de quem tem diabetes.
Não espere sintomas. Não espere a visão piorar. O melhor momento para fazer o exame de retina é agora — enquanto ainda não há nada a lamentar.
Tem diabetes e ainda não fez seu exame de retina este ano? Ou percebeu alguma mudança na visão? Agende uma avaliação. O diagnóstico precoce é o maior presente que você pode dar à sua visão.
Dra. Gabriella Lopes | Especialista em Retina e Catarata
📍 Clínica localizada em Formiga – Av. Dr. Henrique Braga, 155 – Centro, Formiga – MG, 35570-030
Atendimento humanizado e tecnologia de ponta.
📞 Telefone: (37) 3321-1572
WhatsApp: (37) 98413-3754
Atendimento humanizado e tecnologia de ponta. Sua visão não pode esperar.